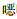 唑)的耐药率为25%~90%,对米诺环素的耐药率为18%~66%,对多粘菌素类(粘菌素、多粘菌素B)的耐药率为7%~32%。3年间CRAB对妥布霉素、阿米卡星、环丙沙星、氧氟沙星、哌拉西林-他唑巴坦、头孢哌酮-舒巴坦、氨苄西林-舒巴坦、头孢噻肟、头孢曲松、米诺环素、庆大霉素、复方磺胺甲
唑)的耐药率为25%~90%,对米诺环素的耐药率为18%~66%,对多粘菌素类(粘菌素、多粘菌素B)的耐药率为7%~32%。3年间CRAB对妥布霉素、阿米卡星、环丙沙星、氧氟沙星、哌拉西林-他唑巴坦、头孢哌酮-舒巴坦、氨苄西林-舒巴坦、头孢噻肟、头孢曲松、米诺环素、庆大霉素、复方磺胺甲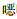 唑、粘菌素、多粘菌素B的耐药率逐年上升(P均 < 0.05)。结论
临床医师应提高合理用药意识,避免滥用抗菌药物,同时应加强CRAB耐药性监测,以有效防治CRAB感染。
唑、粘菌素、多粘菌素B的耐药率逐年上升(P均 < 0.05)。结论
临床医师应提高合理用药意识,避免滥用抗菌药物,同时应加强CRAB耐药性监测,以有效防治CRAB感染。鲍曼不动杆菌是医院感染中的一种重要革兰阴性非发酵病原菌,存在于医院环境、人体皮肤以及与外界相通的腔道,易引起呼吸道感染、血流感染、腹腔感染、皮肤软组织感染、尿路感染及脑膜炎,也是ICU、呼吸内科、神经外科患者医院内感染高发和病死率高的主要原因之一[1]。碳青霉烯类抗生素包括美罗培南和亚胺培南,常被认为是较为有效的革兰阴性细菌感染治疗药物。但随着耐碳青霉烯类鲍曼不动杆菌(CRAB)的出现,多种抗生素发生耐药,使治疗陷入困境。因此,了解医院CRAB的临床分布特征及耐药性,对于指导临床合理用药,加强细菌耐药性监测具有重要意义。为此,现将2012年1月至2014年12月在我院经药物敏感性(药敏)试验确诊、非重复分离的179株CRAB进行总结分析,以探讨CRAB感染的分布及耐药性变化,现报告如下。
材料与方法 一、标本来源本研究的标本来源于2012年1月至2014年12月在我院由各科送检住院患者的各类临床标本,包括痰液、创面分泌物、血、尿液等,同一患者标本连续培养取第1次菌株进行分析。痰液及下呼吸道分泌物采集前指导患者使用生理盐水漱口,清洁口腔后尽力咳出呼吸道深部的痰液,收集到专用的一次性无菌痰盒中送检。尿液标本采集前彻底清洗外阴,留取中段尿至无菌管中立即送检。其他标本的采集均无菌操作进行。同一患者相同部位的重复菌株统计时予以剔除。
二、抗菌药物包括:亚胺培南、美罗培南、妥布霉素、阿米卡星、环丙沙星、氧氟沙星、哌拉西林-他唑巴坦、头孢哌酮-舒巴坦、氨苄西林-舒巴坦、头孢吡肟、氨曲南、头孢噻肟、头孢他啶、头孢曲松、庆大霉素、哌拉西林、左氧氟沙星、米诺环素、复方磺胺甲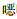
细菌的培养步骤严格按照《全国临床检验操作规程》第3版操作[2]。所用培养皿购自广州迪景有限公司,血、胸腔积液、腹水等采用BACTEC-9120自动细菌培养仪(美国BD公司),采用法国梅里埃ATB expression Vitek systems细菌鉴定仪,药敏试验用纸片扩散(K-B)法检测抗菌敏感性,当美罗培南或亚胺培南耐药时,判定为CRAB。
四、统计学处理使用SPSS 13.0分析数据。计数资料用百分率表示,组间比较采用χ2检验。总体以P < 0.05为差异有统计学意义,组间两两比较采用Bonferroni法校正,即P < 0.05/3=0.017为差异有统计学意义。
结果 一、CRAB在临床标本中的分布共检出CRAB 179株,主要来源于痰液(84.4%),其次是创口分泌物(11.7%),血液和尿液各占(1.7%)和(1.1%);2014年检出株数较2012、2013年增多,见表 1。
| 表 1 179株CRAB在临床标本中的分布 |
179株CRAB中,分布在ICU 82例(45.8%),呼吸内科47例(26.3%),四肢骨科与烧伤科18例(10.1%),神经外科为12例(6.7%),肝胆胃肠外科、神内一区、神经三区各4例(2.2%),感染科3例(1.7%),肿瘤内科2例(1.1%),脊柱骨科、中医科、小儿ICU各1例(0.6%)。
三、CRAB对19种常用抗菌药物的耐药性分析CRAB对氨基苷类抗生素(庆大霉素、妥布霉素、阿米卡星)耐药率为69%~97%,对第3代头孢菌素(头孢他啶、头孢噻肟、头孢曲松)的耐药率为66%~94%,对β-内酰胺酶抑制剂(哌拉西林-他唑巴坦、氨苄西林-舒巴坦)的耐药率为71%~92%,对头孢哌酮-舒巴坦的耐药率为39%~66%,对喹诺酮类(环丙沙星、氧氟沙星)的耐药率为64%~95%,对β-内酰胺抗生素(哌拉西林、氨曲南)的耐药率为91%~98%,对磺胺类抗菌药(复方磺胺甲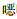
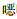
| 表 2 179株CRAB对17种常用抗菌药物的耐药性分析 |
鲍曼不动杆菌是医院感染的常见致病菌,具有强大的获得耐药性、体外长期存活和克隆传播的能力,可造成全身多部位感染。碳青霉烯类抗生素是治疗鲍曼不动杆菌感染的重要抗生素之一,近年来由于碳青霉烯类抗生素的广泛使用,CRAB成为临床研究的热点。本研究显示,CRAB的检出率逐年升高,这可能有以下原因:①临床仍然存在抗生素的不合理应用,如给药剂量不足或给药次数不规范导致耐药菌的逐年升高;②可能与无菌操作和感染控制规范执行不严格有关,随着置管技术的提高、内镜的普及,中心静脉插管、气管插管,纤支镜吸痰成为CRAB感染的高危操作;③手卫生依从性不足、耐药菌隔离措施执行力有待加强。在住院患者标本中分离出的179株鲍曼不动杆菌中,痰液占84.4%,提示该菌主要通过呼吸道感染,与Dizbay等[3]报道相符。创口分泌物的CRAB占11.7%,说明对感染伤口的接触隔离及环境的清洁消毒也很重要。
CRAB的临床分布以ICU为主,占45.8%,其次呼吸内科占26.25%,与既往报道一致[4]。这种分布与科室患者病种有关:一方面这些科室患者病情危重、免疫力低下、住院时间较长;另一方面这些科室患者长期应用多种抗菌药物及多种侵袭性操作,增加耐药菌感染机会[5]。所以针对此类科室应该加强感染监测,加强临床医护人员教育培训,规范病区管理,注意手卫生及无菌操作,加强有效的消毒隔离,杜绝不必要的侵入性操作,勤于评估并早日撤机或拔管,以控制CRAB感染,同时需严格执行抗菌药分级管理制度,鼓励临床医师积极开展病原学检查,提高临床医师合理用药意识,逐步减少抗生素滥用的现象。
CRAB具有多重耐药性,药敏结果显示妥布霉素、阿米卡星、环丙沙星、氧氟沙星、哌拉西林-他唑巴坦、头孢哌酮-舒巴坦、氨苄西林-舒巴坦、头孢噻肟、头孢曲松、米诺环素、复方磺胺甲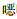
总之,各医务人员应严格执行消毒隔离制度,做好医院内感染监测工作,临床医师应在抗感染治疗中积极开展病原学筛查,加强与实验室人员的沟通,及时了解患者的感染情况,根据药敏结果,选用抗菌活性相当的同类抗生素的中低耐药性药物,及时控制感染,减少第3、4代头孢菌素及其他广谱抗生素的不合理使用,避免大量和长期使用同一类型抗菌药,同时注意手卫生和环境的清洁,防止耐药株的定植、播散。
| [1] |
Giannouli M, Cuccurullo S, Crivaro V, Di Popolo A, Bernardo M, Tomasone F, Amato G, Brisse S, Triassi M, Utili R, Zarrilli R. Molecular epidemiology of multidrug-resistant Acinetobacter baumannii in a tertiary care hospital in Naples, Italy, shows the emergence of a novel epidemic clone. J Clin Microbiol, 2010, 48(4): 1223-1230. DOI:10.1128/JCM.02263-09 |
| [2] |
卫生部临床检验中心. 全国临床检验操作. 3版. 南京: 东南大学出版社, 2006: 827-828.
|
| [3] |
Dizbay M, Tunccan OG, Sezer BE, Hizel K. Nosocomial imipenem-resistant Acinetobacter baumannii infections: epidemiology and risk factors. Scand J Infect Dis, 2010, 42(10): 741-746. DOI:10.3109/00365548.2010.489568 |
| [4] |
杨均均, 黄问祥, 史芳静. 耐碳青霉烯鲍曼不动杆菌流行特征及耐药基因分析. 中国抗生素杂志, 2012, 32(5): 343-347. DOI:10.3969/j.issn.1001-8689.2012.05.005 |
| [5] |
魏绪霞, 陆平兰, 黎利娟, 安玉玲, 吕海金, 易小猛, 刘剑戎, 熊亮, 周密, 易慧敏. 外科ICU院内感染的病原菌及其耐药性分析. 新医学, 2014, 45(11): 718-723. DOI:10.3969/g.issn.0253-9802.2014.11.004 |
| [6] |
雷红, 黄留玉, 董梅. 我院耐碳青霉烯类鲍曼不动杆菌的耐药性分析. 武警医学, 2011, 22(11): 955-957. DOI:10.3969/j.issn.1004-3594.2011.11.012 |
| [7] |
Roca I, Espinal P, Vila-Farrés X, Vila J. The Acinetobacter baumannii oxymoron: commensal hospital dweller turned pan-drug-resistant menace. Front Microbiol, 2012, 3: 148. |
| [8] |
黄勋, 邓子德, 倪语星, 邓敏, 胡必杰, 李六亿, 李家斌, 周伯平, 王选锭, 宗志勇, 刘正印, 任南, 李卫光, 邹明祥, 徐修礼, 周建英, 侯铁英, 鲜于舒铭, 胡成平, 艾宇航, 王玉宝, 秦秉玉, 刘进, 吴佳玉, 郑波, 孙树梅, 赵鸣雁, 吴安华. 多重耐药菌医院感染预防与控制中国专家共识. 中国感染控制杂志, 2015, 14(1): 1-9. DOI:10.3969/j.issn.1671-9638.2015.01.001 |



