对象与方法
一、研究对象
二、研究内容
三、统计学处理
结果
一、一般情况
表1 病例组与对照组一般资料比较 |
| 项 目 | 病例组(299例) | 对照组(299例) | t/Z/χ 2值 | P值 |
|---|---|---|---|---|
| 年龄/岁 | 58.8±7.7 | 58.7±7.1 | -0.243 | 0.808 |
| 女性/例(%) | 200(66.9) | 200(66.9) | — | — |
| 受教育程度/例(%) | 11.447 | 0.001 | ||
| 初中及以下 | 134(44.8) | 95(31.8) | ||
| 高中及以上 | 162(54.2) | 204(68.2) | ||
| 家庭人均月收入/例(%) | 25.444 | <0.001 | ||
| 0~3 000元 | 189(63.2) | 245(81.9) | ||
| ≥3 001元 | 107(35.8) | 53(17.7) | ||
| 吸烟/例(%) | 68(22.7) | 52(17.4) | 2.738 | 0.098 |
| 饮酒/例(%) | 31(10.4) | 22(7.4) | 1.921 | 0.166 |
| 饮茶/例(%) | 160(53.5) | 166(55.5) | 0.129 | 0.720 |
| 能量摄入/(kcal/d) | 2 132.7(1 688.1,2 612.8) | 1 850.9(1 566.3,2 210.9) | -4.691 | <0.001 |
| 体力活动/(MET-h/d) | 32.3(28.1,37.2) | 32.2(27.4,38.6) | -0.319 | 0.750 |
| 体质量/kg | 61.6±10.0 | 58.3±10.1 | -3.923 | <0.001 |
| BMI/(kg/m2) | 24.1±3.4 | 22.9±3.0 | -4.518 | <0.001 |
| WC/cm | 86.2±8.9 | 82.1±9.3 | -5.656 | <0.001 |
| WHR | 0.91±0.07 | 0.88±0.07 | -3.043 | <0.001 |
| WHtR | 0.56±0.30 | 0.52±0.06 | -2.365 | 0.018 |
二、不同肥胖指标间的相关性
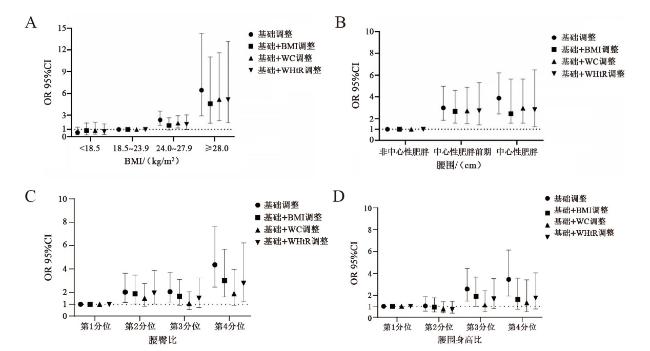
三、不同肥胖指标与2型糖尿病的关系
表2 不同体格指标与2型糖尿病的关系 |
| 项 目 | 组别1 | 组别2 | 组别3 | 组别4 | 每增加1个标准差 |
|---|---|---|---|---|---|
| BMI | 正常 | 消瘦 | 超重 | 肥胖 | 1.75(1.40,2.20) |
| 模型1 | 1.00 | 0.65(0.31,1.34) | 1.86(1.30,2.67) | 4.15(2.08,8.28) | |
| 模型2 | 1.00 | 0.59(0.27,1.31) | 2.35(1.56,3.57) | 6.47(2.92,14.33) | |
| WC | 非中心性肥胖 | 中心性肥胖前期 | 中心性肥胖 | 2.01(1.59,2.53) | |
| 模型1 | 1.00 | 2.51(1.61,3.92) | 3.04(2.07,4.45) | — | |
| 模型2 | 1.00 | 2.99(1.81,4.95) | 3.88(2.43,6.22) | — | |
| WHR | Q1 | Q2 | Q3 | Q4 | 1.80(1.45,2.23) |
| 模型1 | 1.00 | 1.89(1.12,3.19) | 1.78(1.06,3.00) | 3.91(2.38,6.43) | |
| 模型2 | 1.00 | 2.05(1.16,3.63) | 2.08(1.18,3.68) | 4.35(2.48,7.64) | |
| WHtR | Q1 | Q2 | Q3 | Q4 | 8.74(3.90,19.55) |
| 模型1 | 1.00 | 1.08(0.64,1.84) | 2.46(1.51,4.01) | 2.82(1.73,4.59) | |
| 模型2 | 1.00 | 1.04(0.58,1.86) | 2.58(1.49,4.47) | 3.45(1.94,6.14) |
注:模型1中调整年龄和性别;模型2中调整年龄、性别(男、女)、受教育程度(初中及以下、高中及以上)、家庭人均月收入[≤3 000元/(月·人)、>3 000元/(月·人)]、吸烟(是、否)、饮酒(是、否)、能量摄入(kcal/d)和体力活动水平(MET-h/d)。 |
四、性别、能量摄入对不同肥胖指标与2型糖尿病之间关系的影响
表3 性别、能量摄入对不同体格指标与2型糖尿病发病风险的影响 |
| 项 目 | 组别1 | 组别2 | 组别3 | 组别4 | P交互作用 |
|---|---|---|---|---|---|
| BMI | 正常 | 消瘦 | 超重 | 肥胖 | |
| 男 | 1.00 | 0.97(0.25,3.81) | 1.86(0.90,3.82) | 4.96(1.16,21.20) | 0.203 |
| 女 | 1.00 | 0.42(0.14,1.25) | 2.51(1.49,4.24) | 8.27(3.06,22.34) | |
| 低能量 | 1.00 | 0.36(0.11,1.23) | 3.11(1.62,5.96) | 8.44(2.49,28.68) | 0.100 |
| 高能量 | 1.00 | 0.96(0.29,3.20) | 1.77(1.02,3.06) | 5.50(1.91,15.79) | |
| WC | 非中心性肥胖 | 中心性肥胖前期 | 中心性肥胖 | ||
| 男 | 1.00 | 2.70(1.04,7.00) | 3.54(1.52,8.22) | — | 0.462 |
| 女 | 1.00 | 3.29(1.79,6.06) | 4.11(2.29,7.38) | — | |
| 低能量 | 1.00 | 2.95(1.39,6.23) | 4.32(2.10,8.93) | — | 0.436 |
| 高能量 | 1.00 | 3.09(1.53,6.23) | 3.67(1.95,6.91) | — | |
| WHR | Q1 | Q2 | Q3 | Q4 | |
| 男 | 1.00 | 1.34(0.48,3.72) | 1.29(0.48,3.45) | 4.30(1.63,11.36) | 0.724 |
| 女 | 1.00 | 2.27(1.11,4.64) | 2.40(1.17,4.94) | 4.34(2.12,8.90) | |
| 低能量 | 1.00 | 1.72(0.68,4.32) | 2.45(0.98,6.11) | 5.24(2.06,13.33) | 0.255 |
| 高能量 | 1.00 | 2.58(1.20,5.56) | 1.87(0.88,3.98) | 3.92(1.90,8.09) | |
| WHtR | Q1 | Q2 | Q3 | Q4 | |
| 男 | 1.00 | 0.65(0.235,1.79) | 2.08(0.78,5.55) | 2.69(0.99,7.31) | 0.463 |
| 女 | 1.00 | 1.32(0.63,2.78) | 2.94(1.47,5.91) | 4.00(1.92,8.34) | |
| 低能量 | 1.00 | 1.29(0.50,3.35) | 2.71(1.15,6.37) | 5.14(2.09,12.62) | 0.145 |
| 高能量 | 1.00 | 0.89(0.41,1.91) | 2.64(1.24,5.62) | 2.59(1.20,5.58) |
注:调整年龄、性别(男、女)、受教育程度(初中及以下、高中及以上)、家庭人均月收入[≤3 000元/(月·人)、>3 000元/(月·人)]、吸烟(是、否)、饮酒(是、否)、能量摄入(kcal/d)和体力活动水平(MET-h/d)。 |