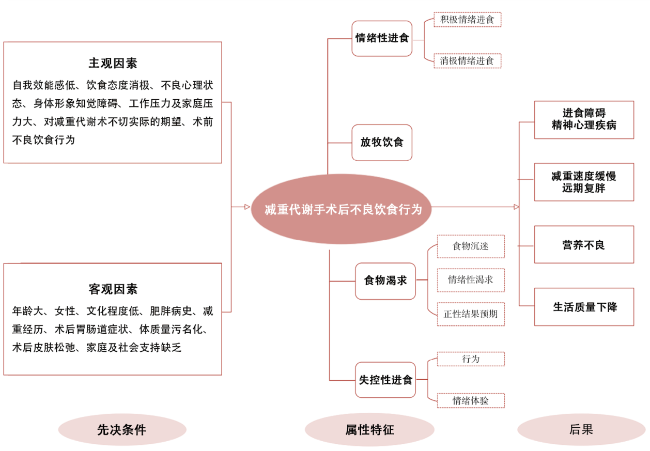
1 对象与方法
1.1 量表的编制
1.1.1 条目池的构建
1.1.2 小样本预试验
1.1.3 预调查
1.2 量表的信效度检验
1.2.1 研究对象
1.2.2 调查工具
1.3 资料收集方法
1.4 统计学方法
2 结果
2.1 量表编制结果
2.1.1 小样本预实验
2.1.2 预调查
表1 旋转后减重代谢手术后患者不良饮食行为量表各因子载荷矩阵Table 1 Factor load matrix of the post-rotation of the Maladaptive Eating Behavior Questionnaire after Bariatric Metabolic Surgery n=133 |
| 条 目 | 因子载荷值 | |||||||
|---|---|---|---|---|---|---|---|---|
| 因子1 | 因子2 | 因子3 | 因子4 | 因子5 | 因子6 | 因子7 | 因子8 | |
| 1.当我愤怒时,吃东西的欲望程度 | 0.88 | |||||||
| 2.当我气馁时,吃东西的欲望程度 | 0.86 | |||||||
| 3.当我脆弱时,吃东西的欲望程度 | 0.82 | |||||||
| 4.当我激动时,吃东西的欲望程度 | 0.70 | |||||||
| 5.当我敌对时,吃东西的欲望程度 | 0.87 | |||||||
| 6.当我低落时,吃东西的欲望程度 | 0.76 | |||||||
| 7.当我悲伤时,吃东西的欲望程度 | 0.84 | |||||||
| 8.当我激惹时,吃东西的欲望程度 | 0.90 | |||||||
| 9.当我沮丧时,吃东西的欲望程度 | 0.89 | |||||||
| 10.当我狂怒时,吃东西的欲望程度 | 0.90 | |||||||
| 11.当我急切时,吃东西的欲望程度 | 0.88 | |||||||
| 12.当我紧张时,吃东西的欲望程度 | 0.86 | |||||||
| 13.当我内疚时,吃东西的欲望程度 | 0.85 | |||||||
| 14.当我无助时,吃东西的欲望程度 | 0.79 | |||||||
| 15.当我心烦时,吃东西的欲望程度 | 0.79 | |||||||
| 16.当我生气时,吃东西的欲望程度 | 0.87 | |||||||
| 17.当我郁闷时,吃东西的欲望程度 | 0.88 | |||||||
| 18.当我担心时,吃东西的欲望程度 | 0.92 | |||||||
| 19.当我愉悦时,吃东西的欲望程度 | 0.74 | |||||||
| 20.当我满足时,吃东西的欲望程度 | 0.74 | |||||||
| 21.当我高兴时,吃东西的欲望程度 | 0.77 | |||||||
| 22.我整天都在无计划地断断续续吃东西 | 0.68 | |||||||
| 23.我会在两餐间(如早餐和午餐间)反复吃少量食物,并且是没有提前计划的 | 0.81 | |||||||
| 24.我会不经意地吃零食 | 0.80 | |||||||
| 25.我会一整天在两餐间反复吃零食 | 0.84 | |||||||
| 26.我吃零食时并没有考虑吃了多少 | 0.79 | |||||||
| 27.我在计划好的正餐和加餐之间随意吃东西 | 0.75 | |||||||
| 28.我不想吃东西,但控制不住自己的嘴 | 0.76 | |||||||
| 29.尽管我试图抗拒过,但又忍不住吃上零食 | 0.83 | |||||||
| 30.我很难控制自己在两餐间吃东西的欲望 | 0.85 | |||||||
| 31.我感觉有吃东西的冲动 | 0.68 | |||||||
| 32.我吃完零食后会感到沮丧 | 0.56 | |||||||
| 33.当我吃到想吃的东西时,我感觉好极了 | 0.64 | |||||||
| 34.吃一些美味的东西会使事情变得美好 | 0.78 | |||||||
| 35.如果我吃了想吃的食物,我确信情绪会好转 | 0.85 | |||||||
| 36.我吃一些美味的食物会感到好极了 | 0.84 | |||||||
| 37.如果我吃了东西,就不会感到如此懒散乏力 | 0.79 | |||||||
| 38.满足我的食欲,我会不那么爱发脾气和暴躁 | 0.75 | |||||||
| 39.满足我的食欲,我会更加清醒 | 0.80 | |||||||
| 40.当我无聊、生气或悲伤时,就非常想吃东西 | 0.66 | |||||||
| 41.当我压力极大时,就想吃东西 | 0.73 | |||||||
| 42.我的情绪经常使我想吃东西 | 0.74 | |||||||
| 43.当我想吃某种食物时,我知道一旦开始吃就难以停下 | 0.73 | |||||||
| 44.我感觉食物一直出现在我的脑海中 | 0.64 | |||||||
| 45.我发现我全神贯注于食物 | 0.66 | |||||||
| 46.我感觉厌恶自己或非常内疚 | 0.63 | |||||||
| 47.我对自己的进食失控感到害怕 | 0.80 | |||||||
| 48.我因无法停止进食或控制进食量而沮丧 | 0.78 | |||||||
| 49.我停止思考想吃的食物很难 | 0.69 | |||||||
| 50.当我在短时间(1~2 h)内吃了非常多食物时,会有失控感 | 0.80 | |||||||
| 51.我为了吃饭而忽视外界干扰(如手机来电) | 0.68 | |||||||
| 52.我的吃饭速度比平时快 | 0.78 | |||||||
| 53.我不饿时,仍然吃东西 | 0.65 | |||||||
注:情绪性进食中的消极情绪进食为因子1,放牧饮食为因子2,食物渴求的正性结果预期为因子3,失控性进食的情绪体验为因子4,食物渴求的情绪性渴求为因子5,情绪性进食中的积极情绪进食为因子6,失控性进食的行为为因子7,食物渴求的食物沉迷为因子8。 |
2.2 量表信效度分析结果
2.2.1 纳入患者的一般资料
表2 减重代谢手术后患者一般资料Table 2 General data of patients after bariatric metabolic surgery n=324 |
| 项 目 | 分类 | n(%) |
|---|---|---|
| 年龄 | <18岁 | 12(3.70) |
| 18~<45岁 | 275(84.88) | |
| ≥45岁 | 37(11.42) | |
| 性别 | 男性 | 117(36.11) |
| 女性 | 207(63.89) | |
| 文化程度 | 初中及以下 | 45(13.89) |
| 高中或中专 | 72(22.22) | |
| 大专及以上 | 207(63.89) | |
| 婚姻状况 | 未婚 | 145(44.75) |
| 已婚 | 165(50.93) | |
| 离异 | 14(4.32) | |
| 手术方式 | 袖状胃切除术 | 186(57.41) |
| 袖状胃切除术联合部分空肠旷置术 | 81(25.00) | |
| 袖状胃切除术联合十二指肠空肠转流术 | 23(7.10) | |
| 胃旁路术 | 34(10.49) | |
| 术后时间 | <12个月 | 249(76.85) |
| 12~<24个月 | 64(19.75) | |
| ≥24个月 | 11(3.40) |
2.2.2 信度分析
表3 减重代谢手术后患者不良饮食行为量表的信度系数Table 3 Reliability coefficient of the Maladaptive Eating Behavior Questionnaire after Bariatric Metabolic Surgery |
| 测量领域 | Cronbach’s α系数 | 折半信度系数 |
|---|---|---|
| 情绪性进食 | 0.97 | 0.93 |
| 消极情绪进食 | 0.98 | 0.97 |
| 积极情绪进食 | 0.95 | 0.86 |
| 放牧饮食 | 0.94 | 0.86 |
| 食物渴求 | 0.93 | 0.74 |
| 正性结果预期 | 0.93 | 0.82 |
| 情绪性渴求 | 0.91 | 0.78 |
| 食物沉迷 | 0.80 | 0.71 |
| 失控性进食 | 0.86 | 0.82 |
| 情绪体验 | 0.86 | 0.81 |
| 行为 | 0.80 | 0.72 |
2.2.3 效度分析
表4 减重代谢手术后患者不良饮食行为量表得分与三因素饮食行为-R21量表得分的相关性Table 4 Correlation between the scores of Maladaptive Eating Behavior Questionnaire after Bariatric Metabolic Surgery and the scores of Three-Factor Eating Questionnaire-R21 r value |
| 测量领域 | 三因素饮食行为-R21量表 |
|---|---|
| 情绪性进食 | 0.57 |
| 消极情绪进食 | 0.54 |
| 积极情绪进食 | 0.43 |
| 放牧饮食 | 0.40 |
| 食物渴求 | 0.52 |
| 正性结果预期 | 0.40 |
| 情绪性渴求 | 0.51 |
| 食物沉迷 | 0.47 |
| 失控性进食 | 0.59 |
| 情绪体验 | 0.55 |
| 行为 | 0.50 |
| 减重代谢术后患者不良饮食行为量表 | 0.67 |