对象与方法
一、研究对象
二、研究方法
三、统计学处理
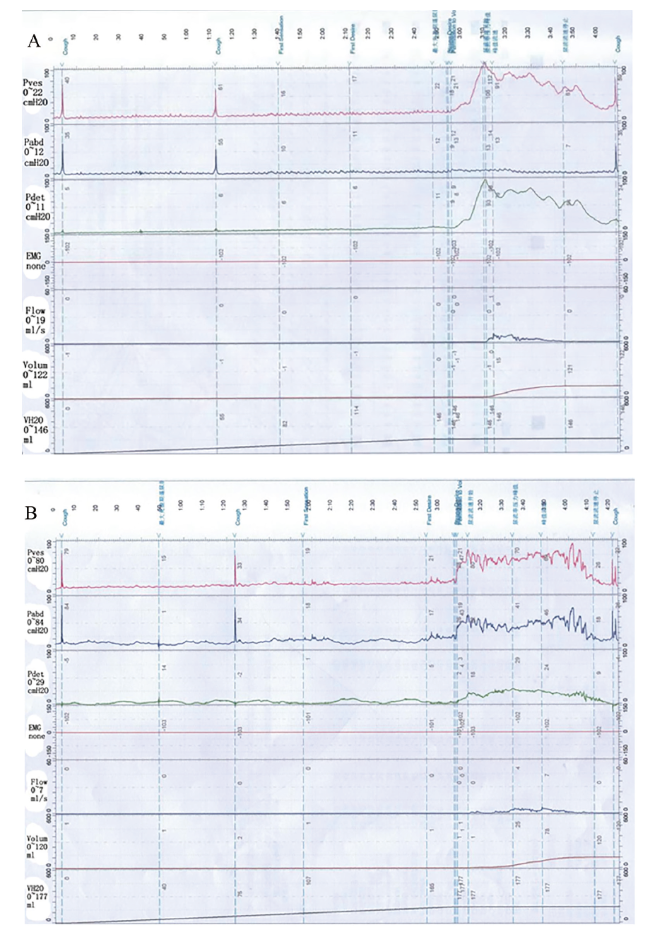
结果
一、2组BPH患者的年龄及尿流动力学检测结果比较
表1 2组BPH患者的年龄及尿流动力学检测结果比较 |
| 项 目 | 无合并COPD的BPH组(35例) | 合并COPD的BPH组(43例) | t/Z值 | P值 |
|---|---|---|---|---|
| 年龄/岁 | 72.77±7.33 | 75.21±8.11 | 1.376 | 0.173 |
| 前列腺体积/mL | 51.32(34.13,70.11) | 40.23(30.90,60.37) | 1.623 | 0.105 |
| 残余尿量/mL | 40.00(20.00,74.00) | 62.00(0.00,179.00) | 1.174 | 0.240 |
| Qmax/(mL/s) | 6.90(3.90,10.50) | 3.30(0.60,6.70) | 3.754 | <0.001 |
| PdetQmax/cmH2O | 69.63±33.91 | 44.66±28.12 | 3.556 | 0.001 |
二、2组BPH患者的压力-流率检测结果比较
表2 2组BPH患者的压力-流率检测结果比较 |
| 项 目 | 无合并COPD的BPH组(35例) | 合并COPD的BPH组(43例) | Z值 | P值 |
|---|---|---|---|---|
| URA/cmH2O | 41.24(20.29, 72.29) | 33.00(14.69,49.37) | 1.854 | 0.064 |
| 梗阻指数压力/cmH2O | 62.70(36.80,113.40) | 44.70(32.00,70.80) | 1.788 | 0.074 |
| BOOI | 54.20(20.00, 77.90) | 35.60(10.60,56.80) | 1.823 | 0.068 |
| BCI | 99.00(89.80,124.60) | 74.70(40.08,93.60) | 4.893 | <0.001 |