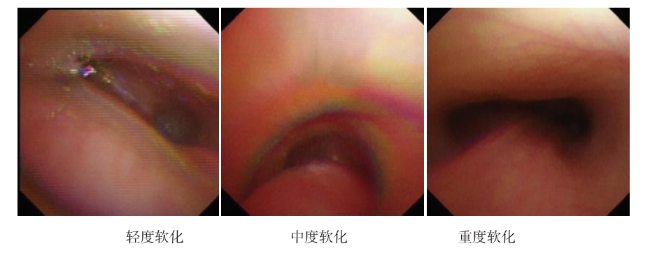
TBM发病因素包括原发性与继发性。原发性因素包括早产、妊娠期营养不良,继发性因素包括长期气管插管、气管切开,管外压迫(肥大的胸腺、淋巴结、心脏、支气管血管环等)。出现呼气性喉喘鸣、犬吠样咳嗽、反复呼吸道感染、窒息发作、支气管舒张剂应用效果不佳的情况时需考虑存在TBM。重庆儿童医院报道TBM的检出率为18.5%,本院TBM的检出率为15.7%,与重庆儿童医院检出率相近,且本院以<1岁患儿占比最高,这可能与婴儿气道结构发育不完善、气道管腔狭窄等生理特点有关,也可能与本院对疑似患儿及早进行了纤维支气管镜检查、诊断时间较早有关
[8]。TBM表现为气管软化合并气道分泌物堵塞或充血,由于婴儿气道较窄,一旦合并喘息、气道痉挛、分泌物增加时会加重气道狭窄,肺的通气和换气受影响,更容易出现氧合障碍,甚至呼吸衰竭,故对于婴儿,如出现呼吸不畅、喘息、咳嗽迁延,需尽早行胸部CT、支气管镜等检查以尽快明确气道情况,及时行肺泡灌洗,对于维持气道通畅、改善氧合和预后非常关键。轻中度TBM如无临床症状则无需特殊治疗,合并感染时往往出现气道分泌物增多,此时需行支气管镜肺泡灌洗。对于由继发性因素引起的TBM,如咳嗽、喘息症状明显,除行支气管镜检查外,常常需要外科干预。