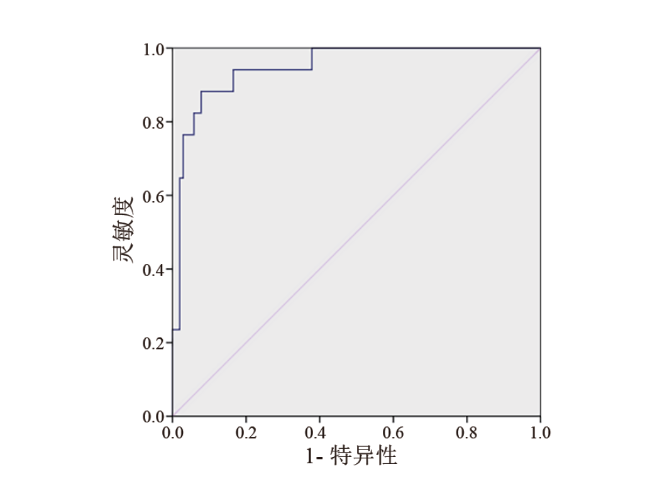
对象与方法
一、研究对象
二、方法
三、统计学处理
结果
一、PU合并Hp感染患者根除治疗后复阳的单因素分析
表1 PU合并Hp感染患者根除治疗后复阳的单因素分析 |
| 因 素 | 复阳组(n=17) | 未复阳组(n=103) | χ 2/t值 | P值 |
|---|---|---|---|---|
| 性别/例(%) | ||||
| 男 | 8(47.06) | 67(65.05) | 2.015 | 0.156 |
| 女 | 9(52.94) | 36(34.95) | ||
| 吸烟史/例(%) | ||||
| 有 | 11(64.71) | 31(30.10) | 7.682 | 0.006 |
| 无 | 6(35.29) | 72(69.90) | ||
| 酗酒史/例(%) | ||||
| 有 | 13(76.47) | 35(33.98) | 10.977 | 0.001 |
| 无 | 4(23.53) | 68(66.02) | ||
| 合并高血压/例(%) | ||||
| 是 | 7(41.18) | 57(55.34) | 1.176 | 0.278 |
| 否 | 10(58.82) | 46(44.66) | ||
| 合并糖尿病/例(%) | ||||
| 是 | 9(52.94) | 40(38.83) | 1.202 | 0.273 |
| 否 | 8(47.06) | 63(61.17) | ||
| NSAID应用史/例(%) | ||||
| 有 | 11(64.71) | 38(36.89) | 4.672 | 0.031 |
| 无 | 6(35.29) | 65(63.11) | ||
| 病灶位置/例(%) | ||||
| 胃 | 7(41.18) | 51(49.51) | 0.406 | 0.524 |
| 十二指肠 | 10(58.82) | 52(50.49) | ||
| 饮食习惯/例(%) | ||||
| 规律 | 5(29.41) | 73(70.87) | 11.026 | 0.001 |
| 不规律 | 12(70.59) | 30(29.13) | ||
| 就餐方式/例(%) | ||||
| 共餐 | 13(76.47) | 44(42.72) | 6.666 | 0.010 |
| 分餐 | 4(23.53) | 59(57.28) | ||
| 根除治疗后行胃镜检查/例(%) | ||||
| 是 | 15(88.24) | 55(53.40) | 7.286 | 0.007 |
| 否 | 2(11.76) | 48(46.60) | ||
| 年龄/(岁,) | 38.18±9.63 | 39.60±8.37 | 0.634 | 0.527 |
| SDS评分/(分,) | 61.76±5.27 | 52.98±6.70 | 5.140 | <0.001 |
| SAS评分/(分,) | 50.18±7.91 | 43.47±8.57 | 3.021 | 0.003 |
| 溃疡最大直径/(mm,) | 8.76±2.93 | 5.15±2.32 | 5.714 | <0.001 |
| 溃疡数目/(个,) | 5.65±2.17 | 4.12±2.04 | 2.840 | 0.005 |
二、PU合并Hp感染患者根除治疗后复阳的多因素分析
表2 PU合并Hp感染患者根除治疗后复阳的Logistic回归分析 |
| 变 量 | B | SE | Wald | P值 | OR值 | 95%CI | 共线性诊断 | |||
|---|---|---|---|---|---|---|---|---|---|---|
| 下限 | 上限 | 容差 | VIF | |||||||
| 常 量 | -21.192 | 5.561 | 14.522 | <0.001 | — | — | — | — | — | |
| 溃疡数目 | 0.268 | 0.113 | 5.637 | 0.018 | 1.307 | 1.048 | 1.631 | 0.900 | 1.112 | |
| SDS评分 | 0.191 | 0.069 | 7.600 | 0.006 | 1.210 | 1.057 | 1.386 | 0.820 | 1.219 | |
| SAS评分 | 0.112 | 0.054 | 4.374 | 0.036 | 1.119 | 1.007 | 1.243 | 0.908 | 1.101 | |
| 吸烟史 | 1.180 | 0.575 | 4.214 | 0.040 | 3.255 | 1.055 | 10.044 | 0.751 | 1.332 | |
| 酗酒史 | 1.643 | 0.622 | 6.970 | 0.008 | 5.170 | 1.527 | 17.504 | 0.764 | 1.309 | |
| NSAID应用史 | 1.143 | 0.547 | 4.365 | 0.037 | 3.136 | 1.073 | 9.163 | 0.721 | 1.387 | |
| 饮食习惯 | -3.391 | 1.197 | 8.021 | 0.005 | 0.034 | 0.003 | 0.352 | 0.904 | 1.106 | |
| 根除治疗后行胃镜检查 | 1.879 | 0.778 | 5.828 | 0.016 | 6.545 | 1.424 | 30.088 | 0.745 | 1.341 | |
| 溃疡最大直径 | 1.493 | 0.563 | 7.041 | 0.008 | 4.450 | 1.477 | 13.405 | 0.844 | 1.185 | |
注:共线性诊断为不存在共线性;变量赋值为吸烟史、酗酒史、NSAID应用史为有=1,无=0,饮食习惯规律=1,不规律=0,根除治疗后行胃镜检查、根除治疗后是否复阳为是=1,否=0,溃疡数目、SDS评分、SAS评分、溃疡最大直径为具体值。 |